La diabetes mellitus es un grupo de enfermedades endocrinas que surgen debido a una alteración de los procesos de absorción de glucosa y son crónicas. Según estimaciones de la OMS, alrededor de 500 millones de personas en todo el mundo padecen esta enfermedad. El tratamiento correcto y oportuno de la diabetes mellitus es muy importante para los pacientes. No consigue un alivio completo de la enfermedad, pero permite evitar complicaciones graves, aliviar los síntomas y, por tanto, garantizar una calidad de vida normal.
Causas
En pocas palabras, las causas de la diabetes pueden describirse como una susceptibilidad reducida de las células a la hormona insulina o una alteración en su secreción.
El páncreas sintetiza insulina, que mantiene el nivel deseado de azúcar en sangre y asegura el suministro de glucosa a las células de casi todos los tejidos del cuerpo.
En la diabetes, los procesos metabólicos se alteran. O las células del páncreas ya no producen suficiente insulina (tipo 1) o el cuerpo no puede utilizarla adecuadamente (tipo 2). Como resultado, la glucosa no ingresa a las células, sino que se acumula en la sangre y la orina. El paciente sufre de hiperglucemia o glucosuria.
La diabetes mellitus es una de las enfermedades multifactoriales. Su aparición puede ser provocada por:
- enfermedades virales;
- mala alimentación;
- inactividad física;
- Sobrepeso, especialmente en la etapa de obesidad;
- cambios relacionados con la edad;
- beber alcohol, comer en exceso;
- toma incontrolada de medicamentos;
- Hipertensión;
- otras patologías endocrinas;
- Lesiones del páncreas;
- Efectos del estrés.
La probabilidad de desarrollar la enfermedad en presencia de uno o más factores provocadores depende de la predisposición hereditaria.
Síntomas de diabetes
Los síntomas específicos de la enfermedad incluyen:
- micción frecuente (poliuria). En la diabetes mellitus, la orina se excreta en grandes cantidades, pero sin dolor y principalmente durante el día;
- sed constante debido a la deshidratación;
- Aumento del apetito, que puede manifestarse en ataques al inicio de la enfermedad. Los pacientes suelen sentirse atraídos por los alimentos dulces compuestos de carbohidratos simples;
- Cambio de peso. Debido al apetito excesivo, los pacientes suelen perder peso a medida que aumenta la descomposición de proteínas y grasas.
La diabetes mellitus se acompaña de otros síntomas:
- agudeza visual reducida;
- entumecimiento de manos y pies;
- Somnolencia (especialmente durante el día), debilidad, cansancio intenso y aumento de la sudoración incluso con poco esfuerzo;
- Problemas de la piel (picazón, heridas que no cicatrizan, aparición de nódulos oscuros en determinadas zonas del cuerpo);
- Boca seca, inflamación de las encías, caries.
En el primer tipo, la deficiencia de insulina se desarrolla rápidamente, los síntomas enumerados aumentan rápidamente y son difíciles de ignorar. En pacientes con tipo 2, la enfermedad puede ser asintomática durante un largo período de tiempo e incluso los signos que la sugieren pueden no ser tan pronunciados. Por lo tanto, la segunda variante de la enfermedad a menudo sólo se descubre varios años después de su brote.
Es posible que el paciente no muestre todos los signos, sino sólo 2-3 de ellos. Además, los síntomas de la hiperglucemia pueden molestarle sólo en una determinada etapa de la enfermedad, y luego el cuerpo parece adaptarse al aumento de azúcar y estas sensaciones desaparecen. Por tanto, es importante realizar diagnósticos especiales ante los primeros signos de diabetes.
Tipos de diabetes
La diabetes mellitus no es una sola enfermedad, sino un grupo de condiciones patológicas. La clasificación internacional incluye varios tipos, pero a la mayoría de los pacientes se les diagnostica enfermedad de tipo 1 o 2. También es común la diabetes gestacional, que ocurre durante el embarazo y puede poner en peligro la salud de la mujer y del niño.
Diabetes mellitus tipo 1
La diabetes tipo 1 comienza cuando el páncreas deja de producir insulina debido a la destrucción de las células beta. Esto da como resultado una deficiencia absoluta de esta hormona en el cuerpo, el metabolismo de los carbohidratos se altera y otros procesos metabólicos se ven afectados. La enfermedad suele comenzar antes de los 30 años, a menudo en la infancia o la adolescencia.
Este tipo de enfermedad tiene una base genética y el desarrollo de la patología se produce bajo la influencia de factores externos que actúan sobre el sistema inmunológico.
Diabetes mellitus tipo 2
La diabetes tipo 2 se diagnostica con mucha más frecuencia que la diabetes tipo 1. El mecanismo de su aparición es diferente: el páncreas todavía produce insulina, pero la glucosa no ingresa a las células debido a una sensibilidad alterada a la hormona. Su cantidad en la sangre se mantiene constantemente en un nivel alto. Esta condición se llama resistencia a la insulina.
La enfermedad generalmente se desarrolla en adultos, a menudo después de los 40 a 45 años. La presencia de exceso de peso es de gran importancia para el curso de la enfermedad: según las estadísticas, es típico de más del 80% de los pacientes con este diagnóstico. Si este factor está presente, es más probable que aparezca una predisposición hereditaria, ya que se produce un defecto en los receptores de insulina debido al exceso de masa grasa.
En las personas que no tienen sobrepeso, la resistencia a la insulina es causada por otras causas, incluidas enfermedades endocrinas y algunas otras.
diabetes gestacional
Esta patología ocurre en mujeres embarazadas debido a una tolerancia reducida a la glucosa. Se trata de un estado intermedio entre la normalidad y la diabetes, que suele desaparecer tras el parto. Debe distinguirse de la manifestación primaria del tipo 1 o 2 descubierta durante el embarazo.
Mujeres en riesgo:
- obesidad;
- mayores de 30 años;
- antecedentes de toxicosis y gestosis graves, abortos espontáneos crónicos, muerte fetal y malformaciones crónicas en niños durante embarazos anteriores;
- Sufre enfermedades cardiovasculares y endocrinas.
La diabetes en mujeres embarazadas puede comenzar sin estos factores.
Esta patología supone una amenaza para mujeres y niños y puede incluso provocar enfermedades potencialmente mortales. Puedes prevenir riesgos y posibles complicaciones manteniendo tus niveles de azúcar bajo control.
Factores de riesgo
Numerosos estudios relacionan directamente la probabilidad de desarrollar esta enfermedad con la predisposición genética. Si uno de los padres tiene diabetes tipo 1, la probabilidad de heredar la enfermedad es del 5%; si ambos padres están enfermos, la probabilidad aumenta al 20%. Para una persona cuyos padres tienen la enfermedad tipo 2, la probabilidad de desarrollar la enfermedad es aproximadamente del 80% y, si hay obesidad, es casi del 100%.
Pero incluso si tienes familiares directos con diabetes, puedes prevenir el desarrollo de una predisposición hereditaria si tienes en cuenta los factores de riesgo y tomas medidas preventivas.
La obesidad visceral es uno de los factores clave en el desarrollo de la diabetes mellitus. La obesidad es causada por una mala nutrición con alto consumo de carbohidratos simples, falta de actividad física, ingesta de ciertos medicamentos y trastornos hormonales (por ejemplo, exceso de andrógenos). Según los estándares internacionales, la obesidad visceral se diagnostica cuando la circunferencia de la cintura es superior a 80 cm en las mujeres y superior a 94 cm en los hombres.
Otros factores del estilo de vida incluyen el tabaquismo, el abuso de alcohol y la exposición prolongada al estrés.
Otras enfermedades
Están en riesgo las mujeres con síndrome de ovario poliquístico y personas de ambos sexos con enfermedades cardiovasculares y endocrinas.
Viejo
En igualdad de condiciones, el riesgo de desarrollar diabetes tipo 2 aumenta en personas mayores de 45 años.
Métodos de diagnóstico
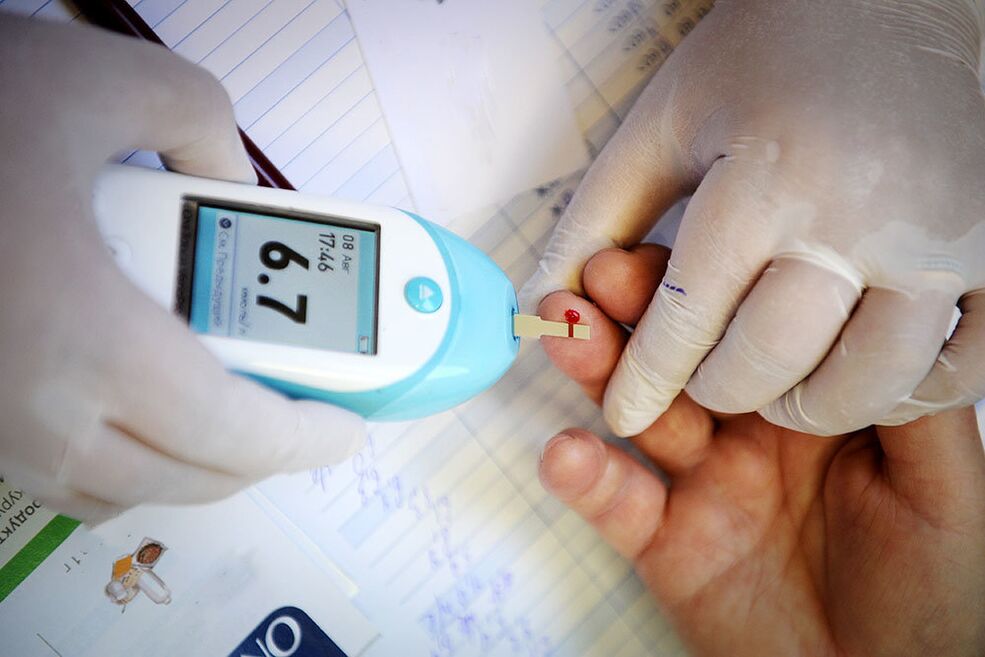
La forma más confiable de diagnosticar la diabetes es mediante pruebas de laboratorio. Lo primero que le indicará la presencia de una enfermedad es que su nivel de azúcar en sangre está por encima de lo normal (en ayunas, más de 6, 1-7, 0 mmol/l y 2 horas después de una comida, más de 11, 1 mmol). /l). Si existen dudas sobre los resultados, también se realiza una prueba de tolerancia a la glucosa, que ayuda a detectar la prediabetes.
Durante el examen también se controlan la hemoglobina glucosilada, el índice de resistencia a la insulina y la presencia de glucosa en la orina, así como se realizan pruebas de insulina y péptido C, que permiten evaluar la actividad de las células β y la cantidad de producción de insulina.
Para diagnosticar la diabetes tipo 1, especialmente en casos atípicos, se prescribe un análisis de sangre para detectar anticuerpos contra las células β.
Para prevenir complicaciones, también se puede enviar al paciente a consulta con un especialista (cardiólogo, oftalmólogo).
Es mejor someterse a un examen completo en un centro médico donde podrá hacerse la prueba rápidamente y recibir asesoramiento médico. El moderno centro médico ha creado las condiciones para un examen rápido y de alta calidad de los pacientes. El equipamiento técnico del centro médico permite realizar los exámenes necesarios y en la clínica trabajan médicos experimentados que prescriben tratamientos y aclaran cualquier duda.
Tratamiento de la diabetes
Aún no se han encontrado métodos para eliminar completamente esta enfermedad. El tratamiento tiene como objetivo estabilizar la condición del paciente, aliviar los síntomas y prevenir complicaciones. Si se siguen todas las recomendaciones, los pacientes con diabetes pueden minimizar el impacto de la enfermedad en su vida diaria.
El tratamiento farmacológico puede incluir terapia con insulina o medicamentos orales para reducir el azúcar en sangre. La insulina es necesaria para los pacientes con diabetes mellitus tipo 1, ya que resuelve el problema de compensar el metabolismo de los carbohidratos y previene el desarrollo de hipo e hiperglucemia. En el segundo tipo, se prescribe cuando otras medidas no son efectivas, así como dependiendo de las indicaciones (por ejemplo, durante el embarazo, pérdida de peso significativa, ciertas complicaciones).
A los pacientes con el segundo tipo se les recetan medicamentos antihiperglucemiantes. Este grupo incluye productos con diferentes principios de acción:
- mejorar la secreción de insulina;
- aumento de la sensibilidad a la insulina;
- reducir la ingesta de carbohidratos y otros;
Funcionan de manera diferente, pero en última instancia ayudan a restablecer los niveles normales de azúcar en sangre.
Determinar el programa de tratamiento, elegir un medicamento o una combinación de ambos es responsabilidad del médico tratante. Puede concertar una cita con un endocrinólogo en la clínica por una tarifa con una derivación de un terapeuta local o sin derivación. Puede concertar una cita de consulta online o por teléfono.
También se utilizan otros métodos de tratamiento en combinación con medicamentos:
- Dieta (la dieta para la diabetes mellitus incluye necesariamente una restricción de carbohidratos),
- actividad física factible,
- Compensación de deficiencias de vitaminas y microelementos.
- Monitoreo regular de los niveles de azúcar.
Si surgen complicaciones o enfermedades concomitantes, también se prescribe el tratamiento adecuado. Los métodos quirúrgicos (bariátricos) también se utilizan en el tratamiento de la diabetes cuando otras medidas no son suficientemente eficaces.
Posibles complicaciones
El metabolismo alterado de los carbohidratos en la diabetes mellitus perjudica el funcionamiento de todo el cuerpo, pero la enfermedad tiene el efecto más destructivo en los vasos sanguíneos.
Las complicaciones diabéticas comunes incluyen:
- desprendimiento de retina;
- insuficiencia renal;
- neuropatía;
- Aterosclerosis, que provoca muchos problemas graves, como angina, ataques cardíacos y accidentes cerebrovasculares.
La enfermedad tiene un impacto negativo en el sistema inmunológico y provoca enfermedades de la piel y las articulaciones.
La complicación más grave es el coma diabético. Esta condición puede ser causada por niveles de azúcar demasiado altos o demasiado bajos. En tales casos, el paciente requiere atención médica urgente en la unidad de cuidados intensivos.
Prevención de patologías.
Las medidas para prevenir la diabetes mellitus coinciden parcialmente con las recomendaciones generales para mantener la salud y prevenir enfermedades. Las personas con predisposición genética deben observar con especial atención lo siguiente:
- llevar un estilo de vida activo y controlar el peso;
- comer bien y reducir el consumo de carbohidratos rápidos (repostería, dulces, etc. );
- abandonar los malos hábitos (fumar, consumo regular de alcohol);
- evitar el estrés innecesario;
- Comience a controlar sus niveles de azúcar en sangre anualmente a partir de los 40 años.
Para no perderse el desarrollo de la diabetes, detectarla a tiempo y ayudar a su cuerpo, es importante prestar atención a las señales de advertencia y no dudar en consultar a un médico.
























